A jövő kórháza – A tudomány, a technológia, a pusztulás és építés spirális versenyfutásának pillanatképe
A kórháztervezés aktuális szereplői között egy témában mindig teljes az egyetértés: szükségszerű paradigmaváltás küszöbén állunk. A kijelentésből kiérezhető némi fenyegetettség, sok bizonytalanság, manipulációs lehetőségek sorozata, ami nem meglepő, mivel felgyorsuló ütemben ismétlődve olvashatunk róla a különböző szakmai fórumokon. A koronavírus egyik napról a másikra döbbentett rá bennünket a korszerűség fogalmának folyamatosan erodáló, téves használatára - Schrammel Zoltán, BME Középülettervezési Tanszék adjunktusa, kórház tervezési szakértő írása.
Konferenciák, előadások, dolgozatok ezrei kezdődnek ugyanazokkal a megújulást sürgető, vagy megünneplő parafrázisokkal szerte a világban. Joggal vetődik fel a kérdés, a kórházak tervezése tényleg annyira “kötöttpályás", hogy csak időről időre végrehajtott sarkos váltásokkal tud megfelelni a folyamatosan változó társadalmi-felhasználói igényeknek? Visszatekintve az újkori építészet történetre, valóban megállapíthatók egyes mérföldkövek az ispotályok kórházzá alakulásában, majd későbbi szerkezeti fejlődésében, amelyek párhuzamba állíthatók az orvostudományban elért korszakos eredményekkel - de mindig utólag.Ennek az írásnak nem célja az analitikus visszatekintés, legfeljebb az ismétlődő kihívások említésénél érdemes a tanulságokra utalni.
A kórházak minden tekintetben a legigényesebb beruházású középületek közé tartoznak, az egészségügyi létesítmények pedig összességükben a nemzeti vagyon jelentős hányadát teszik ki, így magától értetődő a tervezésüket jellemző nagy felelősség, ami viszont a gyakorlatban nem mindig érhető tetten. Az egészségügy a társadalom egyik legszélesebb támogató pillére, hatalmas közvetlen forrásigénnyel, ugyanakkor a “visszaforgató" hatása közvetett, nehezen kimutatható, ezért gyakran válik a politikai, gazdasági célok eszközévé vagy áldozatává.
Ez a jelenség sem új, Florence Nightingale, a hatékony betegápolás megteremtőjének gyors elismerését sem a betegek iránt érzett uralkodói felelősségnek köszönhette, hanem azoknak a kiváló statisztikáinak, amivel kimutatta a Krími Háború tábori lazarettjeiben elért eredményeit – a sérült katonák újbóli bevethetőségének nagyságrendi emelkedését. Semmelweis Ignácnak mennyivel szomorúbb sors jutott, hiszen ő “csak" anyákat mentett egy hátországban….
2020 beköszönte óta a kórházak a közérdeklődés, a média, és ezáltal a politika fókuszába kerültek, amint kiderült, hogy a fejlett világrészeken korszerűnek vélt életformánk és egészségügyi rendszerünk sem tud megvédeni bennünket egy – már csaknem feledésbe merülő pusztítástól, a vírusok okozta világjárványtól.
Drámai képsorok, tudósítások terjedtek minden eszközön a kórházak mellé telepített ideiglenes barakkokról, sátrakról, hűtőkamionokról, közösségi épületek vészhelyzeti átrendezéséről az elkülönítés céljára. Mintha a száz évvel ezelőtti fekete-fehér felvételek elevenedtek volna meg a fővárosi Gellért és Zita szükségkórházakról. Vadonatúj létesítményekről derült ki, hogy alkalmatlanok a fertőző betegek tömeges ellátására, alapvető építészeti megoldások hiányoznak az órák alatt változó igények kielégítéséhez. A koronavírus egyik napról a másikra döbbentett rá bennünket a korszerűség fogalmának folyamatosan erodáló, téves használatára!
Több mint három, kórházakkal töltött évtized után kapkodva nyomoztam az építészeti anamnézis után, amikor újra előjöttek a régi tanító intelmek: Farkasdy Zoltán a hatvanas években írta, hogy “a korszerű kórházépület csak keret-burok-váz-szerkezet lehet." A kórháztervezésben az öncélú építészeti egyénieskedést a szolgálat javára – egyszer és mindenkorra – helyére tévő intelemnek soha nem várt érvei születtek a pandémia elleni küzdelemben.
Gyorsan kiderült “a nagy tanulság: ami épphogy elég, az már kevés" – ahogy egy frontvonalban küzdő orvos barátom keserűen megjegyezte. Az utóbbi évtizedekben kötelező kórháztervezési gyakorlattá vált “spórolás" a terekkel most kegyetlenül visszaköszönt ugyanúgy, ahogy az intenzív tömbösítés és a költséges funkciók túlzott koncentrációja is. Sok vezető már az avítt pavilonos rendszer reneszánszát kezdte vizionálni, ahol a gazdaságtalanul többszörözött diagnosztikai, terápiás és kiszolgáló rendszerek most meg tudtak felelni az elkülönítés hirtelen feléledt igényeinek.
Ahogy az elmúlt két év alatt az emberek többsége is beletanult együtt élni a járvánnyal, kialakultak a védekezési gyakorlatok, ugyanúgy a kórháztervezésben is kiválasztódtak a jogos igények a kapkodásban született ötlet áradatból. Ami megmaradt, az a magas igényszint, a technológiai függés, a szakemberhiány, valamint az egyre növekvő működési és beruházási költségek paradox együttese. A jövő kórházainak ezekre kell “mindenkinek megfelelő" megoldást nyújtania.
A reménytelennek tűnő vállalkozáshoz vannak azonban reményt keltő kezdeményezések is, érdemes őket kiemelt figyelemmel kezelni. Az első mindjárt a tervezés eddigi gyakorlatának felülvizsgálata. Az utóbbi évtizedekben többször tapasztaltuk, hogy a kormányok kampányszerűen fogtak bele az egészségügyi ellátórendszer infrastrukturális fejlesztésébe, ugyanakkor – kis ország révén – a tervezéshez, kivitelezéshez rendelkezésre álló, valóban szakértői kapacitás elégtelen a hullámhegyek teljesítéséhez, főleg úgy, hogy a völgyek megtapasztalt ínségében sokan távoztak külföldre –elsősorban a reményteljes fiatalok közül.
Itthon még mindig nem vált gyakorlattá a részletes elemzéseken alapuló projekt előkészítő tervezés, hanem ezt a feladatot is a későbbi tervezőkre hárítják a közbeszerzési tortúra egyszerűsítése érdekében, holott ebben az esetben a szereplők érdekei már különböznek. A klasszikus tervezési folyamatra sajnos egyre inkább a jogi praktikák érvényesülése a jellemző, háttérbe szorítva, sőt kiiktatva az együttgondolkodás, a széleskörű participáció lehetőségét, esélyét. Szomorúan látom, hogy az alkotó szellemet a jogilag támadhatatlan, végrehajtó szemlélet váltja fel (pénz, határidő, teljesítés, felelősség, pénz…). Ebben a gyakorlatban, ha a megrendelő felelősen gondolkodik, akkor az előkészítő fázisban állít maga mellé megfelelően képzett, nemzetközi tapasztalatokkal és kitekintéssel is rendelkező szakértőket, akik a tervezés egész folyamatában képesek támogatni a körültekintően kigondolt tartalom megvalósítását.
A másik érdekes kérdés, hogy újat építeni, vagy felújítani? A globális fenntarthatóság szempontjából nézve minden épület vagyontárgy, aminek elbontása újabb terhet ró a környezetre. Funkcionális értelemben egy elavult épület menthetetlen is lehet, ami különösen igaz a kórházak esetében - gondoljunk csak Farkasdy idézett intelmére és egy 6x6 méteres modulban épült többszintes pavilonra. A legegyszerűbb a gazdaságosság kérdése, amit majdnem pontosan lehet számolni egy stabil, átlátható gazdasági környezetben. Az erkölcsi avulás azonban sokkal összetettebb, hiszen erősen befolyásolják az érzelmek, a megszokás, a humán erőforrás jelenléte. Emiatt egy zöldmezős új létesítménynek minden területen kézzelfogható előnyöket kell nyújtania ahhoz, hogy általános elfogadottságot nyerjen, ami csak csúcsteljesítményekkel érhető el a megvalósítás minden szakaszában. A bevezető kérdés helyes megválaszolása is a szakértői előtervezés feladatai közé tartozik.

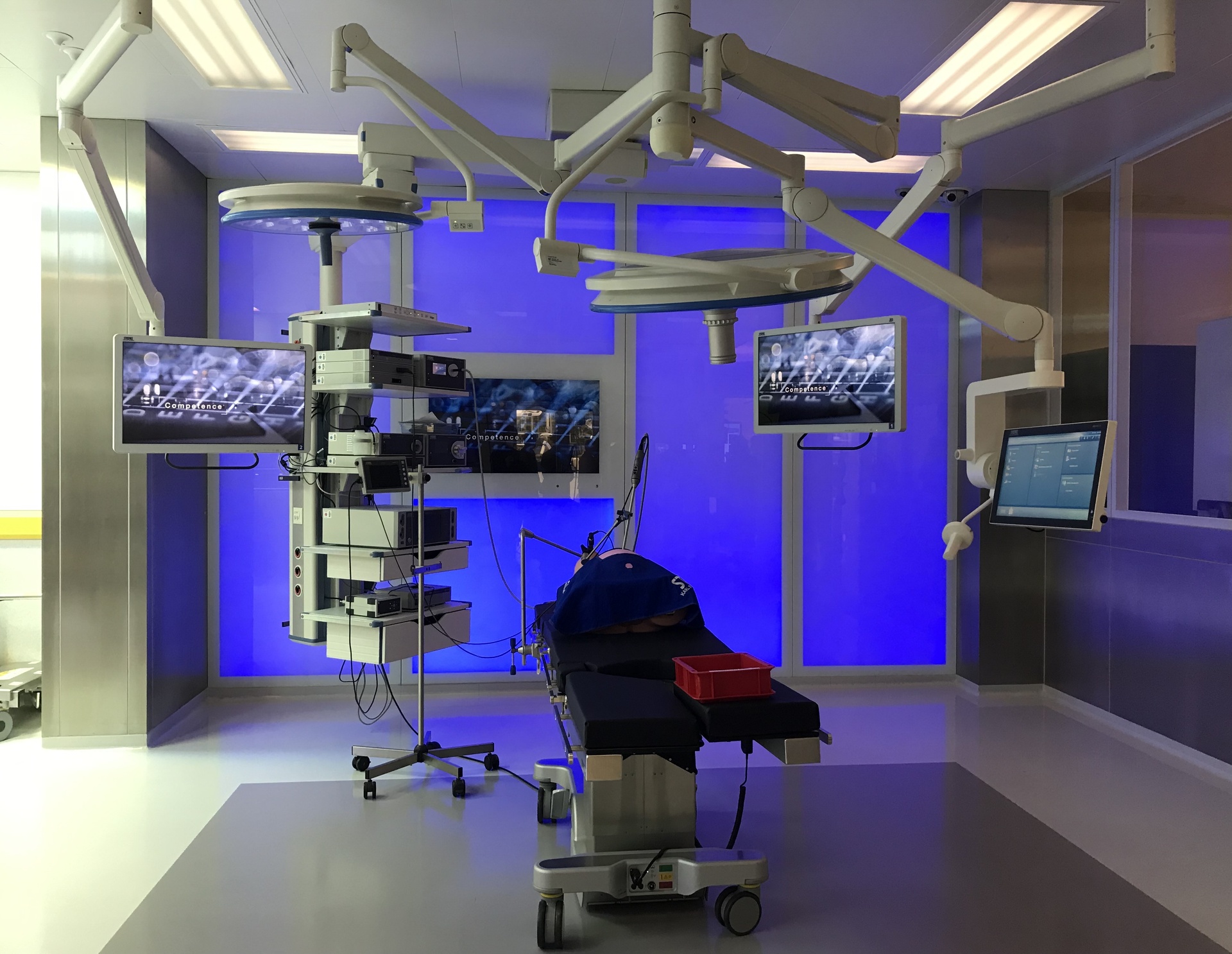
Düsseldorf Uniklinik Sebészeti épület, 2015., Heinle Wischer und Partner, Fotó: Schrammel Zoltán
A kórházakat a mai napig az ágyak számában mérik, ami az orvostudomány és technológiai fejlődését tekintve teljesen anakronisztikus. A tendencia egyértelműen a megelőzést, a betegek otthontartását és az orvos-beteg kapcsolat fizikai megvalósulásának csökkentését célozza a hospitalizáció ellenében, ami az infrastruktúrával szemben a korábbihoz képest nagyban eltérő igényeket támaszt. A fejlődés mellett, a támogató érvek közé tartozik a szakszemélyzet növekvő hiánya, az intelligens technológia (IT) alapú életvitel terjedése, a mobilizáció általánossága, és nem utolsó sorban az emberek rossz kórházi tapasztalatai – a közösségi média által túlszínezve.
Ha a technikai vívmányok a jelenlegi ütemben képesek átvenni a hagyományos kórházi funkciókat, és vele párhuzamosan a betegek, valamint az első vonalban dolgozó orvosok, szakdolgozók általános edukációja is generációs lépést tesz, (“beteg 4.0") akkor a jövő kórházai specifikált funkciójú célintézményekké válhatnak, összességében jóval kisebb alapterületen.
Ezek közé tartoznak:
- A mobil szolgáltatások bázis intézményei “anyahajói", ahonnan az otthonukban, munkahelyükön diagnosztizálhatók, gyógyíthatók, ápolhatók ellátása intézhető a távolból, minimális humán erőforrás bevetésével.
- A sürgősségi ellátó csúcsintézmények, amelyek elsősorban az előre ki nem számítható eseteket és baleseti áldozatokat fogadják teljeskörű ellátással – kiegészülve vészeseti tartalék infrastruktúrával (COVID tanulság).
- Orvosi tudásközpontok, amelyek minden egészségügyi intézmény által elérhető, széleskörű, elsősorban diagnosztikai és tanácsadói szolgáltatást tudnak nyújtani távoli elérhetőséggel. A digitális technológia fejlődése hamarosan lehetővé teszi a terápiás beavatkozások “közvetítését" is határokon, földrészeken átívelően. Ne felejtsük el, hogy sok fejlődő országban a digitális szolgáltatások színvonala sokszorosan előrébb tart az egészségügyi infrastruktúráénál, így ezek a nemzetközi központok lehetővé tennék az ellátásban fennálló hatalmas lemaradás csökkentését.
- A speciális terápiákat és szolgáltatásokat nyújtó létesítmények (reumatológia, onkológia, pszichiátria, stb.).
- Tartós ápolást, vagy általános rehabilitációt igénylő betegeket ellátó helyi kórházak, amelyeknek ki kell törniük jelenlegi szerepükből és megítélési helyzetükből - humánus környezetet és lakosságközeli biztonságot szolgáltatva az egyszerűbb esetek kezelésével, a sürgősségi centrumok tehermentesítésével. A lakosság elöregedésével ezekre az intézményekre egyre nagyobb szükség van már ma is, és a jövőben még inkább, a várható életkor növekedésével arányosan.5
- Az oktatási, tudományos kutatási “laboratóriumok", amelyek képesek egyesíteni a virtuális, az in vivo és in vitro gyógyászat szükséges keverékét.
- Magukban a kórházakban és a kiszolgáló intézményekben nagyon fontos az adatközpontú, komplex, integrált vezérlési rendszer megvalósítása, amely a jelenlegi széttagolt “soknyelvűség" helyett képes lesz az egyénekre szabott szolgáltatások biztosítását az elejétől a végéig irányítani, mesterséges intelligenciával is támogatva. Ma már ezek külön külön mind elérhetőek, de a működési hatékonyságukat lerontja a vezető központ hiánya, az irányítás széttagoltsága - érthető, de hosszú távon el nem fogadható, egyéni üzleti érdekek miatt. A digitalizáció, az intelligens (“smart") rendszerek, robotok integrált alkalmazása jelenti az egyetlen kiutat a humán erőforrás megállíthatatlannak tűnő fogyásában is.
Nem szeretném, ha az írásom a kórházakról egy technokrata jövőképet hagyna az olvasókban, mert ezt a hibát már elkövették elődeink a hetvenes években, túlzott teret engedve a technológiának és a gazdaságos üzemeltetés feltételeinek együttesen. A kórháztervezésben számontartott öt forradalom (Cor Wagenaar_2006.) ciklikusan váltva helyezte előtérbe a tudományt, illetve a humanizmust a pillanatnyi korszellemnek megfelelően. Remélhetőleg a következőt egy észszerű koktélként ítéli meg az utókor.
A gyógyítás a leghumánusabb tevékenységek egyike, ahol a környezeti tényező sokat segíthet vagy ronthat a gyógyulás folyamatában, illetve a gyógyító tevékenység hatékonyságában, valamint a közreműködők munkakörülményeiben, tehát az igényes építészetre továbbra is nagy szükség van minden területen, ahol emberek töltik idejüket, meg ott is, ahol a tudomány és technológia diktálja a tereket.
Schrammel Zoltán DLA
egyetemi adjunktus, BME Középülettervezési Tanszék,
a Dél-Budai Centrum Kórház vezető építész szakértője
Szerk.: Pleskovics Viola
A cikksorozat megjelenését az Építészfórumon a Nemzeti Kulturális Alap támogatta.